皆さんに診療所まで通院頂くのではなく、私たちが皆さんのご自宅や暮らしの場に訪問して医療をお届けします。
通院できずに困っているなどまずは気軽にご相談ください。


皆さんに診療所まで通院頂くのではなく、私たちが皆さんのご自宅や暮らしの場に訪問して医療をお届けします。
通院できずに困っているなどまずは気軽にご相談ください。
私たちは子どもからご高齢の方まで年齢問わず、そして、疾患など抱えている問題問わず、通院が困難で困っているすべての方に訪問診療をお届けします。急な対応にも全スタッフで協力して臨機応変に対応させて頂きます。困った時にはまず気軽にご相談ください。
在宅医療には医師が定期的に自宅に診療に伺う訪問診療と緊急時に24時間365日体制で対応する往診があります
本人だけでなく、家族や担当ケアマネージャー、外来主治医や担当訪問看護師、あるいは民生委員、地域包括支援センター職員、警官、友人・知人、隣人など、どんな方からでもお問い合わせは可能です。在宅医療の導入をお考えの方や介入が必要と思われる方は気軽にお問い合わせください。
医師または看護師と直接面談の時間を設けさせて頂き、患者さんの状態や希望の事前把握及び当院における在宅医療について説明させて頂きます。
初回訪問では、少しゆっくりと時間をかけて、病状や生活状況、希望の把握を行い、今後の診療方針を決めさせて頂きます。
病院ではなく患者様のご自宅で行う輸血のことです。
在宅医療チームがご自宅に訪問して、患者様の状態を確認しながら安全に輸血を行います。者様のご自宅で行う輸血のことです。
長期的に輸血が必要で移動が困難な患者様
在宅輸血療法は、患者様が住み慣れた環境で治療を受けられるため、生活の質(QOL)を向上させるメリットがあります。
在宅輸血は、病院と在宅医療チームの密な連携によって実現される、専門性の高い医療サービスです。
褥瘡(じょくそう)とは、長時間同じ姿勢で寝たり座ったりしていることで、皮膚が圧迫されて血流が悪くなり、傷や潰瘍(床ずれ)ができることです。特に寝たきりの方や病気やケガで動けない方に多く見られます。予防と早期発見することが大切です。
当院は、医師・看護師、栄養士、そして他職種と連携を図りながら褥瘡発生予防と褥瘡管理を行います。
当院には
が、1名勤務しております
「在宅褥瘡管理者」と「在宅褥瘡予防・管理師」はいずれも褥瘡(床ずれ)の管理と予防に携わる専門家ですが、その役割と資格に違いがあります。
在宅医療を行う医師や看護師など、患者様の在宅ケア全体を管理する立場にあり、褥瘡管理もその一部として担う医療従事者です。
褥瘡の予防、評価、治療を含む総合的なケアを行い、患者様やご家族様の状況に応じた在宅療養の計画を立てることが主な任務です。
日本褥瘡学会などの認定資格を持つ、褥瘡予防と管理の専門家です。
在宅での褥瘡予防と治療に特化した支援を提供し、医療チームや介護スタッフ、患者様・ご家族様への指導や助言を行います。具体的には、褥瘡のリスク評価、予防策の導入、治療計画の策定を担います。
当院では、2026年4月より、特定行為研修を修了した看護師が外来および訪問診療において活動を開始いたします。
特定行為とは、看護師が医師の作成した手順書に基づき実施する「診療の補助」のうち、特に高度な知識・技術を要するものとして、厚生労働省が定めた医療行為です。
患者様の状態に応じて、タイムリーかつ迅速で、安全性の高い医療の提供を目的としています。医師と看護師が連携し、より切れ目のない医療の実現を目指します。
当院では、以下の区分の特定行為に対応しております。
すべての特定行為は、医師があらかじめ作成した手順書に基づき、適切な判断のもとで実施されます。また、必要時には速やかに医師と連携し、安全性の確保に努めております。
患者様の状態に応じて、より迅速で適切な対応を行うためです。医師と看護師が連携することで、切れ目のない医療の提供を目指しています。
はい、ご安心ください。特定行為は、専門的な研修を修了した看護師が、医師の作成した手順書に基づいて実施します。必要時には速やかに医師と連携し、安全性の確保に努めています。
医師があらかじめ判断した範囲内で実施され、常に連携が取れる体制のもとで行っています。必要時には速やかに医師へ報告・相談を行いますのでご安心ください。
いいえ、すべての患者様が対象となるわけではありません。
患者様の状態に応じて、医師が適切と判断した場合に実施されます。
はい、可能です。ご不安な点がある場合は、遠慮なくお申し出ください。
内容について丁寧にご説明いたします。
主治医がリハビリテーションの必要性を認めた方に対し、理学療法士が居宅を訪問して実施します。
心身機能の維持・回復、日常生活動作(ADL)の向上、住環境の整備、介助者への助言等。
医師の指示およびリハビリテーション計画に基づく機能訓練、歩行練習、生活動作訓練、福祉用具の選定助言、計画の評価と見直し。
月、火、水、金、土
木曜日、日曜日、祝日
お盆(8/13~15)、年末年始(12/29~1/3)
9:00 ~ 19:00(訪問リハビリ時間10:00〜18:00)
1週間に6単位(120分)を上限とします(1単位20分)。
退院・退所日から3ヶ月以内、または初回の要介護認定から3ヶ月以内の期間は、1週間に12単位(240分)を限度として介入可能です。
疾患や状態に応じ、医師の指示に基づいた回数となります。
308単位/回
自己負担314円/回
277単位/回
自己負担282円/回
261単位/回
自己負担266円/回
効率的なサービス提供が可能な環境において、適正な報酬設定とするための法令上の規定です。
事業所と同一敷地内、または隣接する建物(有料老人ホーム等)に居住する方に提供する場合。または、同一建物内に居住する利用者が1ヶ月に20名以上50名未満の場合。
同一建物内に居住する利用者が1ヶ月に50名以上の場合。
※1単位20分/回 のため40分間の介入は2単位分の請求となる。
※訪問リハビリテーション費に関して介護予防の場合は298単位/回
リハビリテーションマネジメント加算(A)
180単位/月
自己負担183円/月
リハビリ計画を策定・説明し、同意を得た上で、多職種で継続的に管理・評価を行う場合に算定します。
リハビリテーションマネジメント加算(B)
213単位/月
自己負担217円/月
LIFE(科学的介護情報システム)へ情報を提出し、フィードバックを受けて計画の質を向上させる場合に算定します。
短期集中リハビリテーション実施加算
200単位/回
自己負担204円/回
退院・退所日等から1月超えて3ヶ月以内の期間、集中的にリハビリを行う1回ごとに加算されます。
サービス提供体制強化加算
6単位/回
自己負担6円/回
勤続年数7年以上のスタッフ配置等の基準を満たす場合に算定します。
※リハビリテーション計画書は初月と3ヶ月に1回の見直しが必要
※短期集中リハビリテーション実施加算1月内の介入は340単位/日
在宅患者訪問リハビリテーション指導管理料:
300点(1回20分)
※1割負担:300円、3割負担:900円
※同一建物居住者に対しては255点(1回20分)
Googleマップの最短経路による 5km未満:500円/月 | 5-10km:1,000円/月 | 10km超過:1,500円/月
診療情報提供書・処方箋等の送付にかかる郵送料実費。
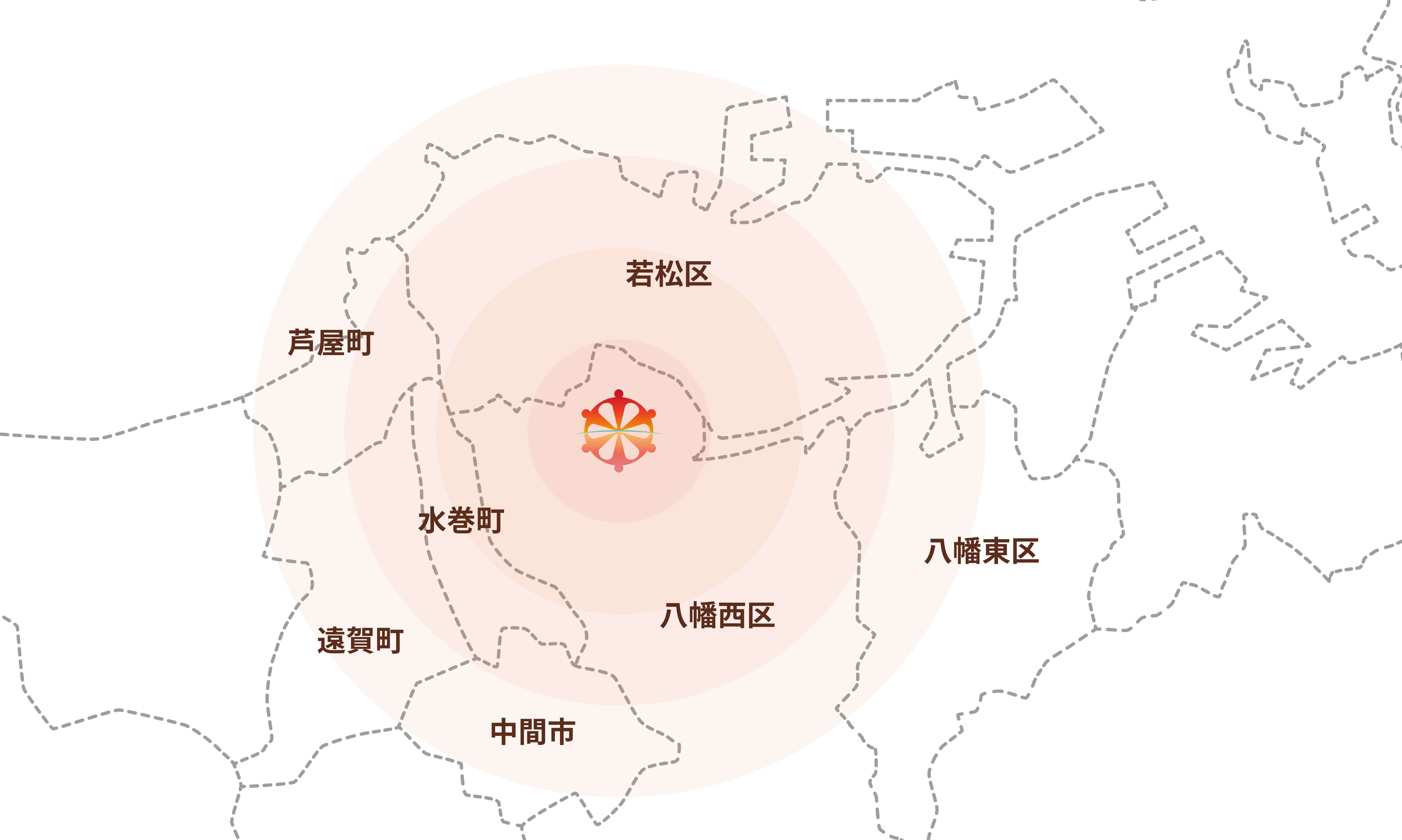
保険で訪問診療が行うことができる範囲はクリニックから半径16km以内とされていますが、当クリニックでは現在は半径8km以内を主な診療エリアとしています。
若松区、水巻町、中間市、芦屋町、遠賀町
八幡西区、八幡東区、鞍手町
具体的には、北は若松区全域、東は八幡駅周辺、南は中間市、西は遠賀町・芦屋町辺りまでです。
但し、職員数や患者数などの状況に応じて診療範囲は変更させて頂きますことご了承ください。また、診療範囲外であっても事情によっては例外的に対応を検討させて頂く場合もございますので、まずはご相談頂けますと幸いです。
交通費
交通費として上記を診療費と別で頂戴します。
当院は機能強化型の在宅療養支援診療所として認定されております。
夜間・救急等の対応をより充実させる為はぐむのあかりクリニック様と連携し地域において24時間診療の窓口として往診、訪問診療を提供しております。
当院は在宅緩和ケア充実診療所として認定されております。
過去1年の看取り実績 59件(令和4年7月1日より令和5年6月31日)